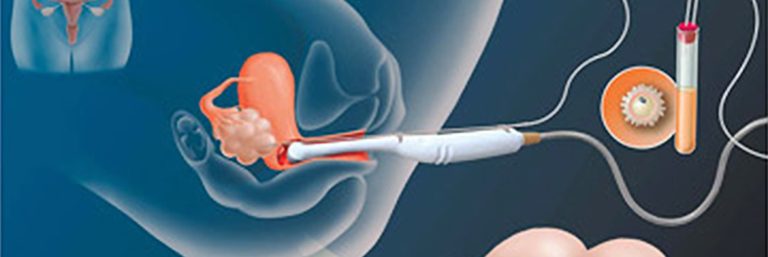
Methoden der Eizellgewinnung
Im natürlichen Zyklus wächst nur ein Eibläschen (Follikel) heran. Um mehrere Eizellen gleichzeitig gewinnen zu können, ist eine hormonelle Stimulation erforderlich. Durch Gabe von Hormonpräparaten über mehrere Tage, wird üblicherweise das Wachstum von 10-15 Follikeln erreicht.
Allerdings ist diese Stimulation für die Frau nicht komplett risikofrei. Bedenkt man, dass die Behandlung nicht aus einem medizinischen Grund erfolgt, sondern um eine Sicherheitsreserve an Eizellen anzulegen, ist es nicht akzeptabel Risiken einzugehen. Andererseits ist es gewünscht in möglichst wenigen Behandlungszyklen eine gute Eizellanzahl zu gewinnen.
Unsere Aufgabe als Ärzte ist es mit Ihnen, das für Sie optimale Vorgehen abzustimmen. Wir möchten, dass wir in möglichst wenigen Behandlungszyklen eine ausreichende Anzahl reifer Eizellen gewinnen können, um Ihren Aufwand und Ihre Kosten akzeptabel zu halten.
Stimulation des Eizell-Wachstums
Um eine gute Schwangerschaftschance zum Zeitpunkt des erwünschten Schwangerschaftszeitpunkts zu erzielen, wird als Faustregel empfohlen, die Anzahl an Eizellen einzufrieren, die dem Alter der Frau beim Einfrieren entspricht: also 25 Eizellen bei einer 25jährigen Frau, 30 Eizellen bei einer 30jährigen Frau usw. Um die Frau vor einem Überstimulationszyklus zu schützen, wird man pro Zyklus nicht mehr 15 Eibläschen stimulieren wollen. Das heißt, dass zumeist ca. 2-3 Zyklen notwendig werden, um die empfohlene Eizellzahl zu gewinnen.
Es gibt verschiedene Stimulationsprotokolle für die IVF-Therapie. Eines dieser Protokolle, welches für seine gute Kontrollierbarkeit und sein geringeres Überstimulationsrisiko bekannt ist, ist das sog. Antagonisten Protokoll.
Trotz sorgfältigen Vorgehens, lässt sich nicht sicher vorhersagen, wie viele Eizellen tatsächlich gewonnen werden können, noch wie viele von diesen auch reif sind. Nur die Kryokonservierung reifer Eizellen lässt eine spätere Befruchtung erwarten.
„Mini-IVF“-Stimulation – “IVF-naturell” – als Sonderform der Stimulation
Bei der sog. Mini-IVF erfolgt die Stimulation mit einer nur sehr geringen Menge an Hormonen. Bei der IVF-Naturell ggf. sogar ohne jegliche hormonelle Stimulation. Es kommt konsekutiv nur zu einem geringen Anstieg des weiblichen Hormons Östrogen. Insbesondere nach einer hormonsensitiven Krebs-Erkrankung kann dieses Protokoll verwendet werden.
Der Nachteil für diese Protokolle liegt dann in der geringen „Ausbeute“ an Eizellen, da dann häufig nur 1-2 Eizellen wachsen, dadurch werden ungleich mehr Zyklen nötig. Die Medikamentenkosten sind bei diesen Protokollen natürlich viel geringer und eine Überstimulation ist praktisch ausgeschlossen. Für das social freezing sind Mini-IVF oder IVF-Naturell eher ungeeignet.
Trotz Verwendung des Begriffes „Mini-IVF“ und „konventionelle-IVF“ soll hier jedoch ausdrücklich unterstrichen werden, dass es hier nur um die Eizellgewinnung geht, nicht um eine komplette IVF, bei der ja eine Befruchtung erfolgt. Beim „Social Freezing“ können unbefruchtete Eizellen aber auch befruchtet Eizellen kryokonserviert werden.
Befruchtete oder unbefruchtete Eizellen einfrieren?
Wenn unbefruchtete Eizellen konserviert werden, werden die Zellen (einzeln oder in Gruppen- je nach Fall) aufgetaut, wenn die Schwangerschaft eintreten soll und mit den Partnersamen befruchtet.
Manchmal wünschen jedoch auch Paare den Eintritt einer Schwangerschaft auf die Zukunft zu verschieben. Dann können die Zellen zunächst befruchtet werden. Der Vorteil ist, dass diese befruchteten Zellen „stabiler“ sind und das Auftauen mit einer höheren Rate überleben.
Wenn befruchtete Eizellen – so genannte Vorkerne (pro-nuclei) konserviert werden, können diese für eine Schwangerschaft nur verwendet werden, wenn beide Partner zu dem Zeitpunkt explizit einer Behandlung zustimmen. Im Falle einer Trennung kann die Frau ihre Eizellreserve dann nicht mehr nutzen.
Einfrieren (Kryokonservierung durch Vitrifikation)
Im Unterschied zum „slow freezing“ (SF), bei dem die Zellen innerhalb von ca. 30 Minuten bis auf -196 Grad Celsius abgekühlt werden, spricht man bei der Vitrifikation (V) vom „ultra rapid freezing“, also vom „ultra-schnellen Einfrieren“. Bei der Vitrifikation wird durch einen nur wenige Sekunden dauernden Prozess, bei dem ein Gefrierschutzmittel zugesetzt- und den Zellen alles Wasser entzogen wird, erreicht, dass die potentiell zellschädigende Eiskristallbildung vermieden wird. Monate oder Jahre später wird nach dem Auftauen der Zellen, als erstes das potentiell zellgiftige Gefrierschutzmittel entfernt. Hierdurch wird eine Schädigung der Zellen vermieden. Zum jetzigen Zeitpunkt gibt es keine Hinweise auf eine Erhöhung der Fehlbildungsrate beim Kind. Im Gegensatz zum „slow freezing“ ist die sog. „survival rate“, also der Prozentsatz der Zellen, die das Einfrieren und Auftauen unbeschadet überstehen, deutlich höher. Beim langsamen Einfrieren ist eine Überlebensrate von 60-65% üblich, bei der Vitrifikation von 95 %. Zellen können sogar wiederholt eingefroren und aufgetaut werden.
Risiken
Die Stimulation mit Clomifen und niedrig dosierten sog. Gonadotropinen birgt nur geringe Risiken, ein gewisses „Völlegefühl ist zu erwarten, Überstimulationen kommen selten vor, sind aber dann nur von kurzer Dauer (wenige Tage). Da die Eierstöcke bei der „konventionellen IVF-Stimulation“ stärker angeregt werden, ist hier das Überstimulationsrisiko etwas höher. In ca. 10-20% ist ein „Völlegefühl“ zu erwarten, welches schon nach wenigen Tagen wieder zurückgeht. Bei 2-4% der (besonders unter 30-ig jährigen) Frauen kann es aber zu einer höhergradigen Überstimulation kommen. Bei dieser vergrößern sich die Eierstöcke ggf. auf bis zu 5-8 cm Durchmesser, wodurch es zu stärkerem Bauchdruck kommen kann. Die eierstockbedingte-, erhöhte Östrogenproduktion kann, durch eine Durchlässigkeitserhöhung der Blutgefäßwände, zu Auftreten von Aszites (freie Flüssigkeit im Bauchraum) führen, welches zu einer mehr oder weniger starken Einschränkung des körperlichen Wohlbefindens führen kann. In sehr seltenen Fällen kann es durch die Flüssigkeitsverschiebung zur Eindickung des Blutes kommen, wodurch theoretisch auch Thrombosen auftreten können.
Seit einigen Jahren wird die finale Reifung der Eizellen mit einem sogenannten GnRH-Analogon eingeleitet. Mit dem Präparat ist ein Überstimulationssyndrom fast ausgeschlossen. (Siehe OHSS free clinic, PDF)
Trotz Vorgehens nach modernem medizinischen Standard kann nicht garantiert werden, dass alle erwarteten Eizellen auch gewonnen werden können (vorzeitiger Eisprung, leere Follikel). Auch kann nicht garantiert werden, dass alle erwarteten/ gewonnenen Eizellen auch reif, und damit für die Gefrierkonservierung tauglich, sind.
Kosten für den Fertilitätserhalt aus persönlichen Gründen (sog. social freezing)
Entsprechend den Richtlinien des Sozialgesetzbuches gehören Maßnahmen zur Kryokonservierung von Eizellen nicht zum Leistungsumfang der gesetzlichen Krankenkassen. Gleiches gilt prinzipiell auch für privatkrankenversicherte Patienten. Daher muss auch davon ausgegangen werden, dass auch die Kosten der späteren künstlichen Befruchtung nicht von der Krankenkasse getragen werden.
Die entstehenden Kosten setzen sich aus folgenden Punkten zusammen:
| Stimulationsmedikamente durch eine Apotheke | ca. 1000 € |
| Ultraschalle Laborleistungen Eizellen-Entnahme | ca. 900 € |
| Vitrifikation und Lagerung für die ersten 6 Monate | 650 € zzgl. Mwst. |
| jede weitere 6 Monate Lagerung | 150 € zzgl. Mwst. |